10/02/2024
¿Alguna vez has sentido que tus dedos, ya sean de las manos o los pies, se vuelven pálidos, luego azulados y finalmente rojos, acompañados de dolor o entumecimiento, especialmente con el frío o el estrés? Esta experiencia, que para muchos es una simple molestia invernal, podría ser un indicio del Síndrome de Raynaud, una condición fascinante pero a menudo malentendida que afecta la forma en que el cuerpo reacciona a ciertas temperaturas o emociones. Lejos de ser un fenómeno raro, el Síndrome de Raynaud impacta a un porcentaje significativo de la población, alterando la calidad de vida de quienes lo padecen. En este extenso análisis, profundizaremos en qué consiste este síndrome, desgranando sus causas, síntomas característicos y las estrategias más efectivas para su manejo, con el fin de brindar claridad y soluciones a quienes buscan entender y controlar esta peculiar respuesta vascular.
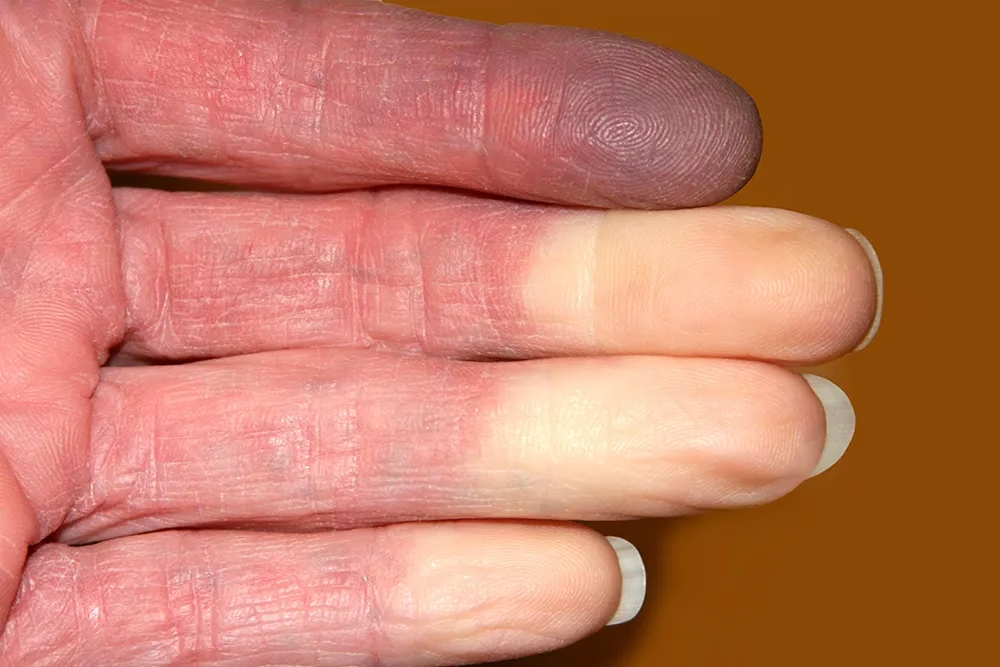
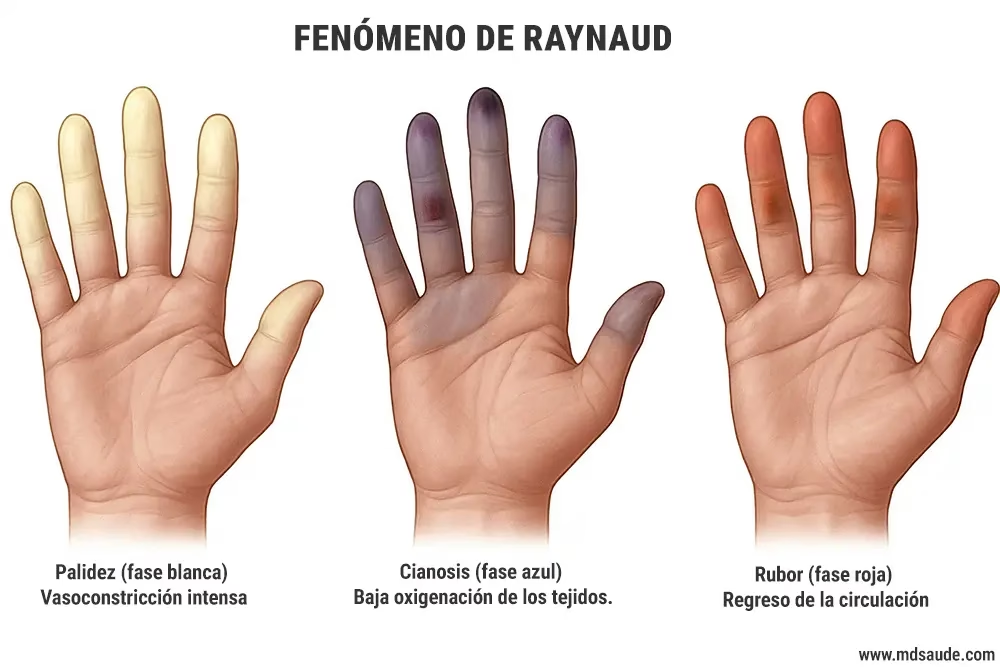
El Síndrome de Raynaud es un trastorno que se manifiesta principalmente por una reacción exagerada de los vasos sanguíneos ante estímulos como las bajas temperaturas o el estrés emocional. Aunque comúnmente afecta los dedos de las manos y los pies, sus efectos también pueden extenderse a la nariz o las orejas. La esencia de este síndrome radica en un fenómeno conocido como vasoespasmo, que no es más que un estrechamiento repentino y temporal de los pequeños vasos sanguíneos, impidiendo que la sangre fluya adecuadamente hacia la superficie de la piel. Cuando esto ocurre, las áreas afectadas experimentan una secuencia de cambios de coloración: inicialmente se vuelven pálidas (blancas) debido a la falta de flujo sanguíneo, luego azuladas (cianóticas) por la presencia de sangre desoxigenada, y finalmente rojas cuando el flujo sanguíneo se restablece. Este proceso no solo es visualmente impactante, sino que también se acompaña de sensaciones de dolor, entumecimiento, hormigueo o una sensación de ardor, que pueden variar en intensidad y duración, desde unos pocos minutos hasta varias horas.
Tipos de Síndrome de Raynaud: Primario vs. Secundario
El Síndrome de Raynaud se clasifica en dos tipos principales, cada uno con sus propias características distintivas y factores subyacentes:
Síndrome de Raynaud Primario
Este es el tipo más prevalente, constituyendo más del 80% de todos los casos diagnosticados. Se le conoce también como enfermedad de Raynaud idiopática, lo que significa que su causa exacta es desconocida. A menudo es una condición relativamente benigna y se presenta con mayor frecuencia en mujeres, siendo diagnosticado habitualmente antes de los 40 años de edad. Una característica clave del Raynaud primario es que los cambios de coloración y las sensaciones suelen ser simétricos, afectando los mismos dedos en ambas manos o pies. Aunque puede ser molesto, rara vez provoca daños tisulares graves, como úlceras o necrosis.
Las personas con Raynaud primario pueden notar manchas azules en brazos y piernas que desaparecen al aplicar calor, lo que refuerza la naturaleza vascular de la condición. A pesar de su benignidad, el impacto en la vida diaria puede ser significativo, ya que actividades cotidianas como tomar algo del refrigerador o salir al aire libre en invierno pueden desencadenar un episodio.
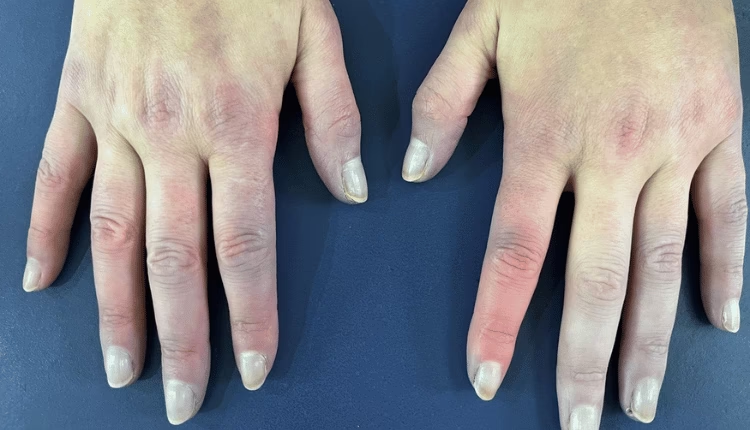
Síndrome de Raynaud Secundario
Este tipo, menos común pero potencialmente más grave, representa aproximadamente el 20% restante de los casos. A diferencia del primario, el Raynaud secundario es el resultado de una condición médica subyacente, una lesión, el uso de ciertos medicamentos o la exposición a sustancias específicas. Generalmente, afecta a personas mayores de 30 años y puede estar asociado con una variedad de factores, incluyendo:
- Enfermedades arteriales: Condiciones como la aterosclerosis (endurecimiento de las arterias) o la enfermedad de Buerger (inflamación de los vasos sanguíneos) pueden comprometer el flujo sanguíneo y exacerbar la respuesta de Raynaud.
- Artritis o afecciones autoinmunitarias: Enfermedades como la esclerosis sistémica (esclerodermia), el lupus eritematoso sistémico, la artritis reumatoide, el síndrome de Sjögren o la enfermedad mixta del tejido conectivo, donde el sistema inmunitario ataca los propios tejidos del cuerpo, pueden dañar los vasos sanguíneos y llevar al Raynaud secundario.
- Trastornos sanguíneos: Ciertas condiciones como las aglutinas frías o la crioglobulinemia, que afectan la composición de la sangre, pueden hacerla más propensa a coagularse o a volverse más viscosa con el frío.
- Lesiones repetitivas: Trabajos que implican movimientos repetitivos de las manos o el uso excesivo de herramientas manuales y máquinas vibradoras (como martillos neumáticos o sierras de cadena) pueden causar microtraumatismos en los vasos sanguíneos, predisponiendo al síndrome.
- Fármacos: Algunos medicamentos son conocidos por causar estrechamiento arterial como efecto secundario. Estos incluyen anfetaminas, betabloqueantes (utilizados para la presión arterial alta o enfermedades cardíacas), ciertos medicamentos para el cáncer (como la quimioterapia) y algunos tratamientos para la migraña.
- Quemaduras por frío: Haber sufrido congelaciones o quemaduras severas por frío en el pasado puede dejar los vasos sanguíneos más vulnerables.
- Tabaquismo: El consumo de nicotina es un potente vasoconstrictor, lo que significa que estrecha los vasos sanguíneos, empeorando o desencadenando los episodios de Raynaud.
A diferencia del Raynaud primario, el secundario puede presentar dolor intenso y entumecimiento más pronunciado, y las áreas afectadas pueden ser asimétricas. Lo más preocupante es su potencial para desarrollar úlceras muy dolorosas en las yemas de los dedos, y en casos severos y prolongados, puede evolucionar hacia la gangrena de los tejidos afectados, lo que subraya la importancia de un diagnóstico y manejo adecuados.
Síntomas Detallados del Síndrome de Raynaud
La manifestación de los síntomas del Síndrome de Raynaud es una experiencia característica y, a menudo, angustiante para quienes la padecen. La exposición al frío, las emociones fuertes o incluso las vibraciones son los principales desencadenantes de lo que se conoce como un "ataque de Raynaud". Los signos más evidentes incluyen:
- Cambios de coloración: Esta es la tríada clásica de Raynaud. Primero, las áreas afectadas (generalmente los dedos) se vuelven pálidas o blancas (palidez) debido a la interrupción del flujo sanguíneo. Luego, pueden adquirir un tono azulado o morado (cianosis) a medida que el oxígeno se agota en los tejidos. Finalmente, cuando el vasoespasmo cede y el flujo sanguíneo se restablece, la piel puede volverse más roja de lo normal (rubor) debido a la afluencia de sangre. Estos cambios pueden aparecer en uno o varios dedos, con mayor frecuencia en los tres dedos centrales y, ocasionalmente, el pulgar, aunque también pueden observarse en las orejas o la nariz.
- Sensación de frío: Las áreas afectadas se sienten notablemente frías al tacto, lo cual es una consecuencia directa de la falta de flujo sanguíneo.
- Dolor ardiente: A medida que la sangre regresa a los tejidos después del período de isquemia (falta de oxígeno), muchos pacientes experimentan una sensación de ardor intensa y dolorosa.
- Pérdida de sensibilidad y/o hormigueo: Durante el vasoespasmo, la falta de irrigación sanguínea a los nervios puede causar entumecimiento o una sensación de hormigueo, similar a la que se siente cuando una extremidad "se duerme".
La duración de estos episodios puede oscilar desde unos pocos minutos hasta varias horas, y sus características pueden variar ligeramente según el tipo de Raynaud:
- Síndrome de Raynaud Primario: Los cambios de color son típicamente simétricos, afectando los mismos dedos de ambas manos. Las manchas azules que pueden aparecer en brazos y piernas suelen desaparecer al aplicar calor. Rara vez conduce a complicaciones graves como necrosis (muerte de tejido) o pérdida de tejido.
- Síndrome de Raynaud Secundario: El dolor y el entumecimiento de las manos pueden ser más intensos. Las áreas afectadas a menudo son asimétricas, lo que significa que pueden afectar diferentes dedos o solo una mano. Una preocupación significativa es la formación de úlceras dolorosas en las yemas de los dedos afectados, que pueden ser difíciles de curar. En los casos más graves y crónicos, el Raynaud secundario puede progresar a la gangrena de los tejidos afectados, lo que subraya la necesidad de una atención médica diligente. Además, si los episodios se repiten y son prolongados, particularmente en personas con esclerosis sistémica, la piel de los dedos puede volverse lisa, brillante y tirante, y pueden aparecer pequeñas llagas muy dolorosas en las yemas.
Manejo y Tratamiento del Síndrome de Raynaud
El pilar fundamental para el tratamiento del Síndrome de Raynaud, independientemente de su tipo, es la prevención y el manejo de los desencadenantes. Adoptar ciertas medidas en el estilo de vida puede reducir significativamente la frecuencia y la severidad de los episodios:
- Evitar la exposición al frío: Esta es la estrategia más crítica. Utiliza guantes gruesos o manoplas al estar al aire libre en ambientes fríos, incluso para tareas cotidianas como sacar la basura o esperar el transporte. En casa, ponte guantes al manipular hielo, alimentos congelados o al abrir el refrigerador/congelador. Mantén tu hogar cálido y usa ropa de cama abrigadora. Considera usar calentadores de manos o pies reutilizables para un calor instantáneo.
- Dejar de fumar: La nicotina es un potente vasoconstrictor que estrecha los vasos sanguíneos, empeorando el Raynaud. Abandonar el tabaco es una de las acciones más beneficiosas que un paciente puede tomar para mejorar su condición vascular general y reducir la severidad de los ataques.
- Manejar el estrés: El estrés emocional es un desencadenante bien conocido del vasoespasmo. Incorpora técnicas de relajación en tu rutina diaria, como la meditación, el yoga, la respiración profunda o el mindfulness. En casos de estrés crónico o ansiedad, la asistencia psicológica puede ser de gran ayuda para desarrollar mecanismos de afrontamiento efectivos.
- Evitar la cafeína: Algunas personas encuentran que la cafeína puede contribuir al estrechamiento de los vasos sanguíneos. Limitar o eliminar el consumo de café, té, bebidas energéticas y refrescos con cafeína puede ser beneficioso.
- Revisar los medicamentos: Consulta con tu médico sobre cualquier fármaco que estés tomando que pueda causar estrechamiento de las arterias. Es posible que se necesite ajustar la dosis o buscar alternativas si se sospecha que un medicamento está contribuyendo al Raynaud.
- Vestimenta adecuada: Además de los guantes, utiliza zapatos cómodos que no aprieten los pies y calcetines de lana o térmicos en el exterior para mantener los pies calientes. Vestirse en capas ayuda a mantener la temperatura corporal central, lo cual es crucial.
- Ejercicios suaves: Fomentar una buena circulación general a través de ejercicios moderados y regulares, adaptados a tu condición física, puede ser de ayuda. Sin embargo, evita actividades que puedan causar traumas repetitivos en las manos.
Tratamiento Farmacológico y Cuándo Buscar Atención Médica
Cuando las medidas de estilo de vida no son suficientes para controlar los síntomas, los médicos pueden considerar tratamientos farmacológicos. La enfermedad de Raynaud suele tratarse con vasodilatadores, medicamentos que ayudan a relajar y ensanchar los vasos sanguíneos, mejorando el flujo sanguíneo. Los bloqueadores de los canales de calcio, como la nifedipina, son comúnmente recetados y suelen ser efectivos. Otros medicamentos pueden incluir alfabloqueantes, inhibidores de la PDE5 o incluso, en casos muy severos, inyecciones de toxina botulínica o procedimientos quirúrgicos para cortar los nervios que controlan el vasoespasmo (simpatectomía).
Aunque en muchos casos el Síndrome de Raynaud primario no requiere visitas médicas frecuentes, es crucial saber cuándo buscar atención profesional. Ponte en contacto con tu médico si:
- La parte del cuerpo afectada se infecta o desarrolla una úlcera que no sana.
- Los dedos adquieren un color negro o la piel se rompe, lo que podría indicar la presencia de necrosis o gangrena, una complicación grave del Raynaud secundario.
- Experimentas un dolor intenso o síntomas que afectan significativamente tu calidad de vida.
- Los síntomas son asimétricos o se acompañan de otros signos que sugieren una enfermedad subyacente.
La detección temprana y el manejo adecuado son fundamentales para prevenir complicaciones, especialmente en el Síndrome de Raynaud secundario, donde las llagas y la gangrena pueden tener consecuencias graves para la función y la integridad de las extremidades.
Preguntas Frecuentes sobre el Síndrome de Raynaud
- ¿El Síndrome de Raynaud es una enfermedad grave?
- Depende del tipo. El Raynaud primario es generalmente una condición benigna que, aunque molesta, rara vez causa daño permanente. El Raynaud secundario, sin embargo, puede ser más grave ya que está asociado con otras enfermedades y puede llevar a complicaciones como úlceras o, en casos extremos, gangrena. Es importante un diagnóstico para determinar el tipo y la posible causa subyacente.
- ¿Se puede curar el Síndrome de Raynaud?
- Actualmente, no existe una cura definitiva para el Síndrome de Raynaud, especialmente para el tipo primario. Sin embargo, la condición es altamente manejable. El objetivo del tratamiento es reducir la frecuencia y la gravedad de los ataques, prevenir el daño tisular y mejorar la calidad de vida a través de cambios en el estilo de vida y, si es necesario, medicamentos.
- ¿Qué debo hacer durante un ataque de Raynaud?
- Lo primero es calentar la zona afectada. Puedes moverte a un ambiente cálido, frotar suavemente las manos o los pies, o sumergirlos en agua tibia (no caliente) o colocarlos bajo el brazo o en la ingle. También es útil reducir el estrés o la ansiedad que puedan estar contribuyendo al episodio.
- ¿El Síndrome de Raynaud afecta solo a las manos y los pies?
- Aunque es más común en los dedos de las manos y los pies, el Síndrome de Raynaud también puede afectar otras partes del cuerpo con pequeños vasos sanguíneos, como la nariz, las orejas, los labios y, en raras ocasiones, la lengua.
- ¿Es el Síndrome de Raynaud hereditario?
- Se ha observado una predisposición genética en algunos casos de Síndrome de Raynaud primario, lo que significa que puede haber un componente hereditario. Si tienes familiares con la condición, podrías tener un mayor riesgo de desarrollarla.
Si quieres conocer otros artículos parecidos a Síndrome de Raynaud: Desvelando el Misterio del Frío puedes visitar la categoría Automóviles.