06/03/2026
El Fenómeno de Raynaud es una condición intrigante y a menudo dolorosa que afecta a millones de personas en todo el mundo, causando una interrupción notable en la vida diaria de quienes la padecen. Se caracteriza por una respuesta exagerada de los vasos sanguíneos ante estímulos como el frío o el estrés emocional, provocando una disminución repentina del flujo sanguíneo, especialmente en las extremidades. Aunque puede parecer un simple malestar por el frío, sus implicaciones son más profundas y su comprensión es clave para un manejo efectivo. Este artículo busca desentrañar los misterios de esta condición, ofreciendo una visión clara sobre sus causas, síntomas, métodos de diagnóstico y las diversas estrategias de tratamiento disponibles para mejorar la calidad de vida.
Desde su primera descripción por el médico francés Maurice Raynaud, se ha avanzado significativamente en el conocimiento de este trastorno. Acompáñanos en este recorrido para entender cómo identificarlo, diferenciar sus tipos y qué pasos se pueden tomar para mitigar sus efectos, permitiendo a los afectados recuperar el control sobre sus manos y pies, y por ende, sobre su bienestar.
- ¿Qué es el Fenómeno de Raynaud?
- Fenómeno de Raynaud Primario vs. Secundario: Una Distinción Crucial
- Síntomas Inconfundibles: ¿Cómo se Manifiesta Raynaud?
- El Diagnóstico de Raynaud: Claves para una Identificación Precisa
- Tratamiento del Fenómeno de Raynaud: Abordajes para Mejorar la Calidad de Vida
- Viviendo con Raynaud: Consejos Prácticos y Manejo del Día a Día
- Preguntas Frecuentes sobre el Fenómeno de Raynaud
¿Qué es el Fenómeno de Raynaud?
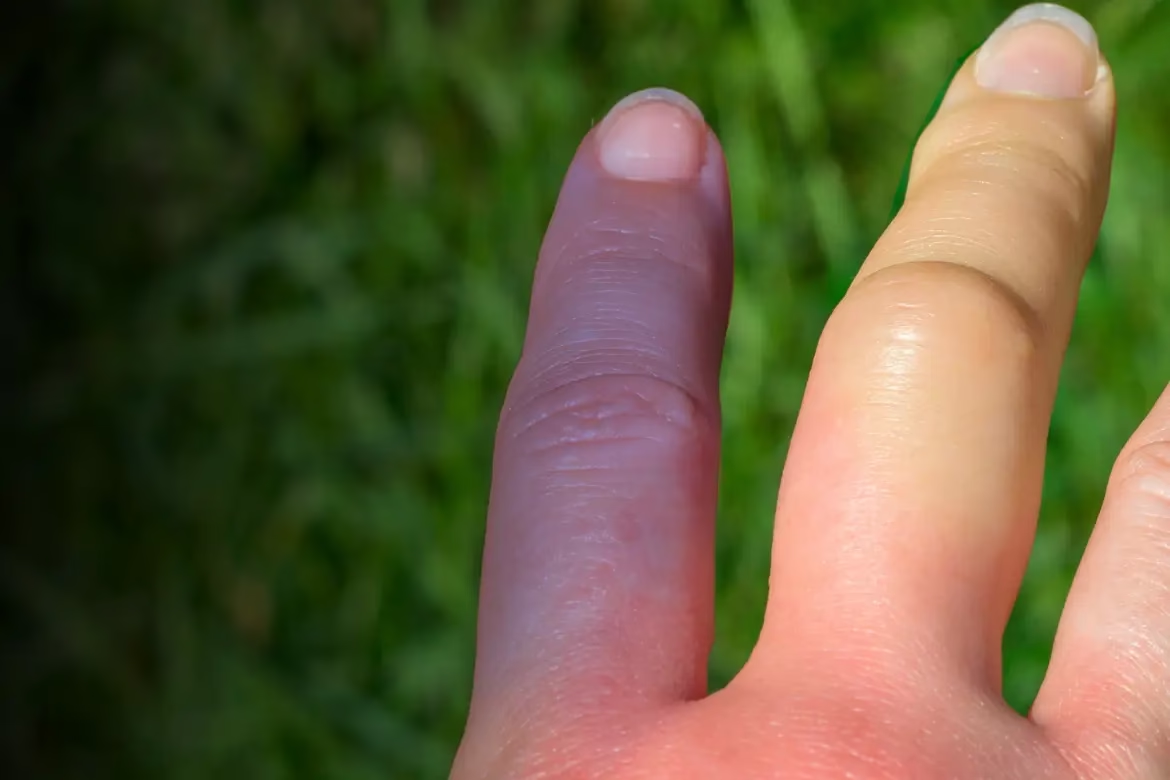
El Fenómeno de Raynaud, nombrado así por el médico francés Maurice Raynaud, es un trastorno que se define por una disminución episódica y reversible de la circulación sanguínea en los dedos de las manos y los pies. Esta reducción del flujo sanguíneo se manifiesta a través de dolor y cambios de coloración distintivos en las áreas afectadas. Aunque comúnmente afecta las extremidades, en ocasiones también puede manifestarse en otras zonas del cuerpo como los labios, la nariz y las orejas.
El mecanismo subyacente de este fenómeno es una contracción repentina y excesiva de los vasos sanguíneos pequeños, conocida como vasoespasmo. Este cierre o estrechamiento de los vasos sanguíneos ralentiza o incluso detiene la llegada de sangre a los tejidos. Dado que los vasos sanguíneos en las manos y los pies son naturalmente pequeños, este vasoespasmo dificulta enormemente la oxigenación de la piel, lo que provoca los cambios de coloración característicos. Los principales factores que desencadenan estos episodios son los cambios bruscos de temperatura, especialmente la exposición al frío, y las situaciones de estrés emocional o psicológico.
Fenómeno de Raynaud Primario vs. Secundario: Una Distinción Crucial
El Fenómeno de Raynaud se clasifica en dos tipos principales, cuya distinción es fundamental para el diagnóstico y el abordaje terapéutico:
- Fenómeno de Raynaud Primario (o Enfermedad de Raynaud): Se diagnostica cuando no se encuentra una enfermedad subyacente o inmunomediada que lo cause. Es la forma más común, representando aproximadamente el 80% de los casos. Su prevalencia en la población general es del 3-4%, siendo más frecuente en mujeres y apareciendo generalmente en la segunda y tercera década de la vida. Suele ser menos grave y simétrico, sin causar daño tisular significativo.
- Fenómeno de Raynaud Secundario (o Síndrome de Raynaud): Se asocia a otra enfermedad o condición médica subyacente. Con mayor frecuencia, se vincula a enfermedades reumáticas autoinmunes o del tejido conectivo. Es particularmente común en la esclerodermia y el síndrome de Sjögren, pero también puede presentarse en lupus eritematoso sistémico o artritis reumatoide. Esta forma tiende a ser más grave, puede ser asimétrica y tiene un peor pronóstico debido a la enfermedad de base, con mayor riesgo de complicaciones como úlceras o gangrena.
Es importante destacar que, si bien es normal que cualquier persona experimente una disminución de la circulación sanguínea distal ante un frío intenso, quienes padecen el Fenómeno de Raynaud tienen una sensibilidad tan extrema a los pequeños cambios de temperatura que un ataque puede desencadenarse incluso por estar en una habitación con aire acondicionado. La nicotina, el ejercicio extremo sin protección en el frío y el estrés crónico también son factores que pueden contribuir al desarrollo o empeoramiento del Raynaud secundario.

Tabla Comparativa: Raynaud Primario vs. Secundario
| Característica | Fenómeno de Raynaud Primario | Fenómeno de Raynaud Secundario |
|---|---|---|
| Asociación con otras enfermedades | No asociado a enfermedades subyacentes | Asociado a enfermedades (reumáticas autoinmunes, etc.) |
| Gravedad de los síntomas | Generalmente leve, sin daño tisular | Puede ser grave, con riesgo de úlceras o gangrena |
| Simetría de los ataques | Típicamente simétrico (afecta ambas manos/pies) | Puede ser asimétrico o unilateral |
| Pronóstico | Bueno, con escasas complicaciones | Depende de la enfermedad subyacente, puede ser peor |
| Edad de aparición | Frecuente antes de los 40 años | Frecuente después de los 30 años |
| Prevalencia | Más común (>80% de los casos) | Menos común (<20% de los casos) |
Síntomas Inconfundibles: ¿Cómo se Manifiesta Raynaud?
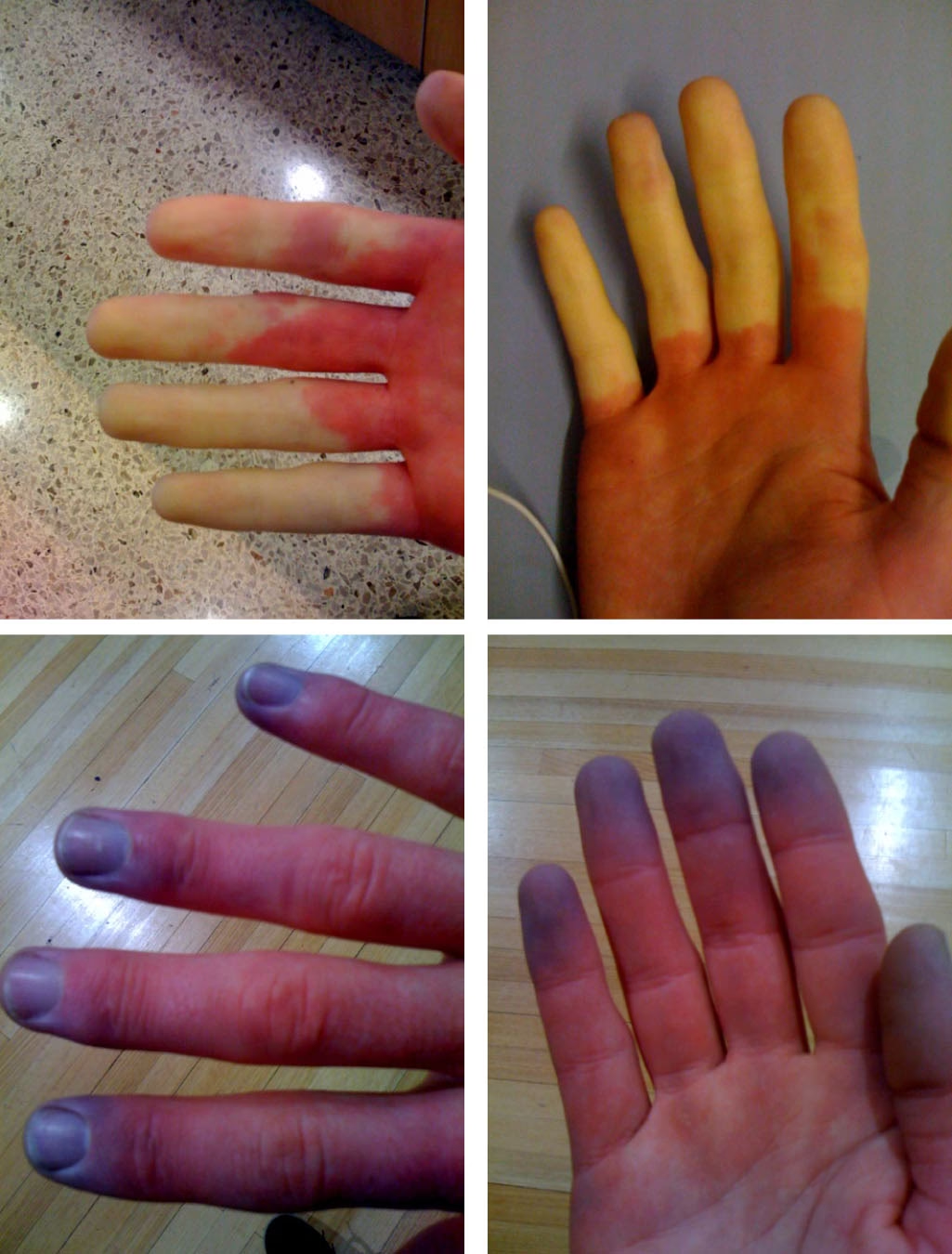
Los síntomas del Fenómeno de Raynaud aparecen de forma episódica, como brotes o ataques, que pueden durar desde 10 o 15 minutos hasta varias horas. Estos ataques son siempre reversibles y, en el caso del Raynaud primario, rara vez causan un daño importante en los tejidos. Es crucial no confundirlos con otros procesos isquémicos, como la trombosis o las vasculitis, que son irreversibles y pueden provocar daño estructural permanente.
Los síntomas habituales durante un ataque de Raynaud incluyen:
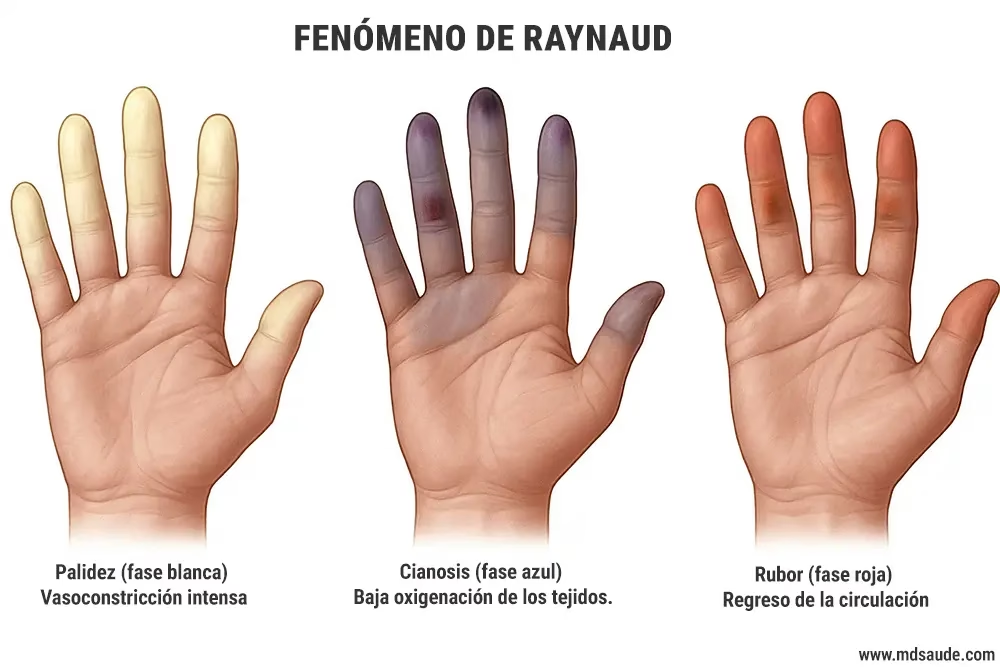
- Cambio de coloración de la piel en una secuencia de tres fases:
- Fase blanca (palidez): La piel se vuelve pálida debido a la poca o nula llegada de sangre.
- Fase azul (cianosis): La piel adquiere un tono azulado al quedarse la sangre estancada y sin oxígeno.
- Fase roja (hiperemia reactiva): La piel se torna roja (a veces morada) a medida que el vaso sanguíneo se abre y el flujo sanguíneo se recupera.
Para el diagnóstico, al menos dos de estas tres fases deben producirse y siempre en el orden expuesto, siendo la fase de palidez indispensable.
- Dolor: Es común experimentar dolor agudo en los dedos cuando están fríos o durante las fases de cambio de color.
- Hinchazón, hormigueo o dolor: Estos síntomas suelen aparecer cuando el flujo de sangre se recupera (fase hiperémica), generando una sensación de 'pinchazos' o 'quemazón'.
En los casos más graves de Fenómeno de Raynaud secundario, pueden aparecer úlceras en la piel y, en situaciones extremas, pérdida de estructuras en la parte distal de los dedos. En presencia de heridas en la piel, es fundamental extremar las precauciones para evitar infecciones.
El Diagnóstico de Raynaud: Claves para una Identificación Precisa
Si una persona experimenta los síntomas mencionados, es fundamental que acuda a un profesional de atención médica para una evaluación exhaustiva. El médico realizará un examen físico y recabará información detallada sobre los síntomas y el historial médico del paciente. El objetivo principal es descartar otras condiciones que puedan presentar síntomas similares y determinar si se trata de un Fenómeno de Raynaud primario o secundario.
Las pruebas más comunes para el diagnóstico incluyen:
- Capilaroscopia Periungueal: Esta es una técnica sencilla y no invasiva que se ha vuelto sistemática en el diagnóstico. Consiste en examinar la piel de la base de las uñas con un microscopio o una lupa para detectar anormalidades vasculares, como la hinchazón de los vasos sanguíneos. Esta prueba es crucial porque permite diferenciar un caso de Raynaud primario de uno secundario y puede ayudar, por ejemplo, a diagnosticar la esclerodermia en el contexto del Fenómeno de Raynaud secundario.
- Análisis de Sangre: Los análisis de sangre son vitales para determinar si una afección subyacente, como un trastorno autoinmune o una enfermedad del tejido conectivo, podría ser la causa del Raynaud. Algunas de las pruebas de laboratorio específicas incluyen:
- Prueba de Anticuerpos Antinucleares (ANA): Un resultado positivo a menudo indica que el sistema inmunitario está atacando por error los propios tejidos del cuerpo, una reacción autoinmune común en personas con enfermedades del tejido conectivo u otros trastornos autoinmunitarios.
- Tasa de Sedimentación Globular (VSG o ESR): Este análisis mide la velocidad con la que los glóbulos rojos se depositan en el fondo de un tubo. Una velocidad superior a la normal puede indicar la presencia de una enfermedad autoinmunitaria o inflamatoria.
Es importante recordar que ningún análisis de sangre por sí solo puede diagnosticar la enfermedad de Raynaud, pero junto con otras pruebas y la evaluación clínica, ayudan a detectar afecciones asociadas. Un diagnóstico correcto y temprano es vital, ya que la efectividad de muchas terapias depende de su aplicación al inicio de la enfermedad. El pronóstico del Fenómeno de Raynaud primario es generalmente bueno, con escasas complicaciones, mientras que el del secundario se relaciona directamente con la causa subyacente y la intensidad de la isquemia.
Tratamiento del Fenómeno de Raynaud: Abordajes para Mejorar la Calidad de Vida
Actualmente, no existe un tratamiento curativo para el Fenómeno de Raynaud. Sin embargo, hay una variedad de normas, medidas y tratamientos disponibles que buscan evitar los ataques en el Raynaud primario y prevenir el daño tisular en el Raynaud secundario. La implicación activa del paciente es fundamental, ya que las medidas de protección contra el frío y el cuidado de la piel son tan importantes, o incluso más, que los propios medicamentos.
Medidas de Estilo de Vida y Remedios Caseros
La primera línea de defensa contra los ataques de Raynaud radica en la modificación del estilo de vida y el uso de remedios caseros. Estas estrategias son clave para disminuir la frecuencia y la intensidad de las crisis:
- Evitar los Desencadenantes: La exposición al frío es el principal disparador. Es crucial vestirse en capas, usar guantes gruesos, calcetines cálidos y proteger todas las partes del cuerpo expuestas al frío, incluso en interiores con aire acondicionado.
- Abandonar el Tabaco: Fumar, vapear o incluso la exposición al humo de segunda mano estrecha los vasos sanguíneos, reduciendo la temperatura de la piel y empeorando los síntomas.
- Controlar el Estrés: Las situaciones de estrés emocional pueden desencadenar o agravar los ataques. Técnicas como el ejercicio regular, la atención plena (mindfulness), la meditación o unirse a grupos de apoyo pueden ser de gran ayuda para reducir y controlar el estrés.
- Evitar Cambios Bruscos de Temperatura: Pasar de un ambiente cálido a uno muy frío de forma abrupta puede precipitar un ataque. Intenta aclimatarte gradualmente.
- Cuidado de la Piel: La poca circulación puede resecar la piel, favoreciendo la aparición de cortaduras, grietas o llagas que tardan en sanar. El uso regular de cremas hidratantes es de gran importancia.
- Ejercicio Regular: Si bien con precaución en el frío si se tiene Raynaud secundario, el ejercicio aumenta el flujo sanguíneo general y ofrece múltiples beneficios para la salud.
Medicamentos
Para los síntomas más graves o para aquellos que no responden a las medidas de estilo de vida, se pueden prescribir medicamentos que ayuden a relajar y abrir los vasos sanguíneos:
- Bloqueadores de los Canales de Calcio: Son los fármacos más comúnmente utilizados y eficaces. Relajan y abren los pequeños vasos sanguíneos de las manos y los pies. Ejemplos incluyen nifedipina (Procardia), amlodipina (Norvasc), felodipina e isradipina. También pueden ayudar a curar llagas en los dedos.
- Vasodilatadores: Otros medicamentos que relajan los vasos sanguíneos incluyen el losartán (Cozaar), el sildenafilo (Viagra, Revatio), la fluoxetina (Prozac) y una clase de medicamentos llamados prostaglandinas.
- Aspirina a Dosis Bajas: Puede prevenir la formación de trombos, aunque su uso en Raynaud debe ser evaluado por un médico debido a un riesgo teórico de empeorar el vasoespasmo.
Es importante señalar que los beta-bloqueantes, la clonidina y los preparados del ergot están contraindicados, ya que pueden causar vasoconstricción y, por lo tanto, desencadenar o empeorar los síntomas de Raynaud.
Cirugías y Procedimientos Médicos
Para casos graves de Fenómeno de Raynaud secundario que no responden a otras terapias, se pueden considerar procedimientos más invasivos:
- Cirugía de los Nervios (Simpatectomía): Los nervios de las manos y los pies controlan la dilatación y contracción de los vasos sanguíneos de la piel. Al cortar estos pequeños nervios que rodean los vasos sanguíneos a través de incisiones mínimas, se busca detener las respuestas de vasoconstricción. Si tiene éxito, puede reducir la cantidad y duración de los ataques.
- Inyección de Sustancias Químicas: Las inyecciones de medicamentos anestésicos o de toxina botulínica A (Botox) pueden bloquear temporalmente los nervios afectados en manos o pies. Algunas personas pueden requerir este procedimiento más de una vez si los síntomas persisten o recurren.
Medicina Alternativa
Algunas prácticas y suplementos que buscan mejorar el flujo sanguíneo podrían ser útiles, aunque se requiere más investigación. Siempre se debe consultar a un profesional de la salud antes de probarlos:
- Aceite de Pescado: Los suplementos podrían aumentar el flujo sanguíneo.
- Ginkgo Biloba: Podría ayudar a disminuir la cantidad de ataques de Raynaud.
- Acupuntura: Parece mejorar el flujo sanguíneo y podría ser útil para aliviar los ataques.
- Biorretroalimentación: Utiliza técnicas mente-cuerpo (visualización, respiración profunda) para ayudar a controlar la temperatura corporal, especialmente en manos y pies.
Viviendo con Raynaud: Consejos Prácticos y Manejo del Día a Día
Manejar el Fenómeno de Raynaud implica una combinación de medidas preventivas y acciones rápidas durante un ataque. La clave es la proactividad y la educación sobre la condición.
Qué Hacer Durante un Ataque
Si sientes que un ataque de Raynaud está comenzando o ya está en curso, estas acciones pueden ayudar a calentar las áreas afectadas y restaurar el flujo sanguíneo:
- Busca Calor Inmediato: Entra a un lugar más cálido, lejos del frío o del aire acondicionado.
- Mueve las Extremidades: Mueve los dedos de las manos y los pies, o realiza movimientos circulares con los brazos para estimular la circulación.
- Calor Corporal Directo: Coloca las manos debajo de las axilas o entre las piernas. Si es posible, sumerge las manos o los pies en agua tibia (no caliente) para un alivio rápido.
- Masajea las Áreas Afectadas: Un masaje suave puede ayudar a mejorar el flujo sanguíneo.
- Maneja el Estrés: Si el estrés es el desencadenante, aléjate de la situación estresante y enfócate en técnicas de relajación que te funcionen.
Recuerda que la prevención es tu mejor aliada. Siempre ten a mano guantes y calcetines cálidos, especialmente en climas fríos o en ambientes con aire acondicionado. Educar a tu entorno sobre tu condición también es importante para que puedan comprender y apoyarte.
Preguntas Frecuentes sobre el Fenómeno de Raynaud
¿Es lo mismo Fenómeno de Raynaud y Síndrome de Raynaud?
No, aunque a menudo se usan indistintamente, tienen una diferencia crucial. El Fenómeno de Raynaud es el término general para la condición. La Enfermedad de Raynaud o Raynaud primario se refiere a los casos donde no hay una causa subyacente conocida. El Síndrome de Raynaud o Raynaud secundario se refiere a los casos donde la condición es causada por o está asociada a otra enfermedad, como trastornos autoinmunes (esclerodermia, lupus, etc.), medicamentos o microtraumatismos repetidos.
¿Qué puede causar el Síndrome de Raynaud?
El Síndrome de Raynaud secundario puede ser causado por diversas condiciones y factores, incluyendo: enfermedades reumáticas del colágeno (esclerodermia, lupus eritematoso sistémico, artritis reumatoide, síndrome de Sjögren), microtraumatismos repetidos (por vibraciones, ciertas profesiones o deportes), alteraciones hematológicas (policitemia, trombocitemia), intoxicaciones por metales (arsénico, plomo), enfermedad arterial oclusiva, ciertos medicamentos (ergotamina, betabloqueantes), síndromes compresivos (síndrome del túnel carpiano), enfermedades del sistema nervioso, trastornos inmunológicos (síndrome antifosfolipídico), tabaquismo e hipertensión pulmonar primaria.
¿Cómo se quita el Síndrome de Raynaud? ¿Se puede curar?
Actualmente, no existe una cura definitiva para el Fenómeno de Raynaud. El tratamiento se centra en manejar los síntomas, reducir la frecuencia y la intensidad de los ataques, prevenir el daño tisular y tratar cualquier enfermedad subyacente. Esto incluye medidas de estilo de vida para evitar desencadenantes, medicamentos para relajar los vasos sanguíneos y, en casos graves, procedimientos quirúrgicos o inyecciones. La clave es un manejo continuo y una fuerte implicación del paciente en su autocuidado.
¿Quiénes son más propensos a desarrollar Raynaud?
El Fenómeno de Raynaud primario es más común en mujeres jóvenes, especialmente entre los 20 y 40 años. El Fenómeno de Raynaud secundario puede afectar a personas de cualquier edad o género, pero es más probable en aquellos con condiciones médicas subyacentes, particularmente enfermedades autoinmunes, o quienes están expuestos a ciertos factores de riesgo como el tabaquismo o vibraciones ocupacionales.
¿Cuándo debo consultar a un médico?
Debe consultar a un médico si experimenta síntomas persistentes de Raynaud, especialmente si los ataques son dolorosos, asimétricos, unilaterales, o si observa cambios en la piel como llagas, úlceras o signos de infección. Una consulta temprana es crucial para un diagnóstico preciso, diferenciar entre Raynaud primario y secundario, y comenzar un plan de manejo adecuado para prevenir complicaciones a largo plazo.
Si quieres conocer otros artículos parecidos a Fenómeno de Raynaud: Causas, Síntomas y Manejo puedes visitar la categoría Automóviles.